Noma: una enfermedad gangrenosa desatendida
Fotos de Public Health Image Library / CDC
Ideas clave
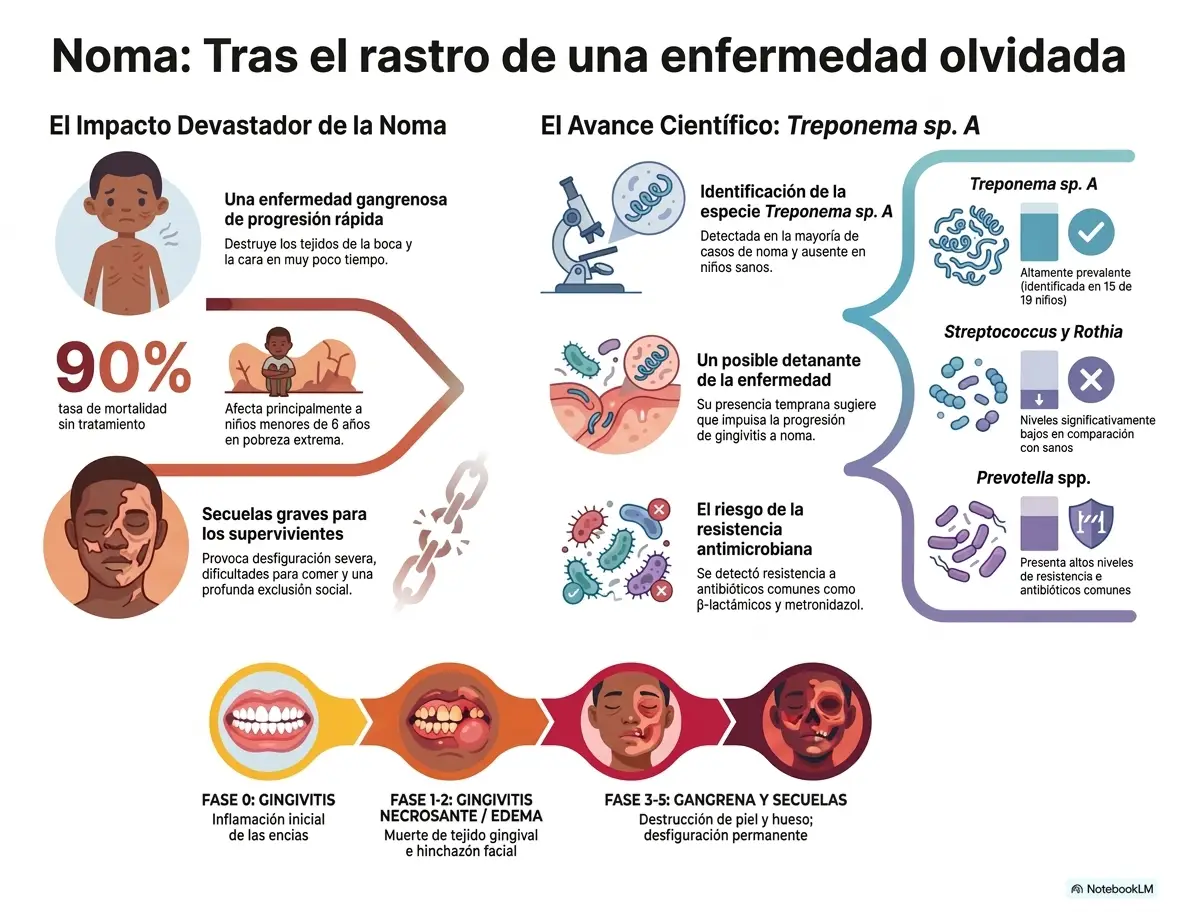
- La noma es una enfermedad multibactriana que destruye tejidos de la boca y la cara en niños de 2 a 6 años. Sin tratamiento es mortal en hasta el 90% de los casos.
- Un nuevo estudio identificó Treponema sp. A en 15 de 19 pacientes con noma agudo y en ninguna muestra de individuos sanos.
- Los microbiomas orales de pacientes con noma presentan altos niveles de Treponema, Porphyromonas y Bacteroides, y bajos niveles de Streptococcus y Rothia (presentes en bocas sanas).
- La noma se puede tratar con antibióticos de amplio espectro pero esto favorece la resistencia antimicrobiana. Se detectaron genes de resistencia a β-lactámicos y metronidazol —antibióticos de primera línea en el tratamiento de la noma—.
- La mayoría de los casos se diagnostican demasiado tarde; la detección precoz es el factor determinante para evitar daños tisulares irreversibles y secuelas de por vida.
Definición y epidemiología
La noma, también denominada cancrum oris o estomatitis gangrenosa, es una enfermedad gangrenosa grave de la boca y la cara de rápida progresión. Afecta principalmente a niños de entre 2 y 6 años con desnutrición, infecciones previas y sistemas inmunitarios debilitados, en condiciones de extrema pobreza. Es una enfermedad tropical desatendida considerada oportunista y no contagiosa: no existe evidencia científica que avale la transmisión directa de persona a persona.
La mayoría de los casos se producen en el África subsahariana, especialmente en el norte de Nigeria y en la región conocida como «cinturón noma» o «franja de la noma», que se extiende de Mauritania a Etiopía. También se han notificado casos en Asia, América Latina, Oriente Medio y Europa. Desde principios de los años 2000 se han descrito más de 13.000 casos en publicaciones científicas. Los expertos sitúan el número de casos en decenas de miles cada año.
Estimar con precisión la carga de morbilidad resulta difícil debido a la rápida progresión de la enfermedad, la elevada tasa de letalidad, la endeblez de los sistemas de salud y vigilancia epidemiológica, la heterogeneidad de los criterios diagnósticos, la estigmatización social y el escaso conocimiento que de ella tienen los agentes de salud y cuidadores.

Factores de riesgo y patogénesis
La noma está fuertemente vinculada a la pobreza extrema, la desnutrición, el saneamiento deficiente, la higiene bucal inadecuada y a infecciones previas como el sarampión, la malaria y la gingivitis o estomatitis necrotizante. El VIH y otras afecciones inmunosupresoras, como la leucemia, pueden ser cofactores en algunos entornos.
La enfermedad comienza como una lesión de los tejidos blandos de las encías que evoluciona hacia una gingivitis necrotizante aguda, progresando rápidamente y destruyendo tejidos blandos, tejidos duros y piel de la cara. Su patogenia está ligada a múltiples microorganismos inespecíficos —se han reportado más de 100— sin que ninguno haya sido identificado con certeza como agente etiológico definitivo.
Hallazgos en un nuevo estudio
En un nuevo estudio publicado en PLOS Neglected Tropical Diseases, un equipo de investigadores analizó muestras de saliva de 19 niños nigerianos con noma agudo y las comparó con muestras de individuos sanos.
Los investigadores observaron que, en comparación con las personas sanas, los niños con noma tenían niveles más altos de bacterianas, como Treponema , Porphyromonas y Bacteroides , y niveles más bajos de bacterias que se encuentran normalmente en bocas sanas, como Streptococcus y Rothia .
El hallazgo más relevante fue la identificación de una nueva especie de Treponema que los investigadores llamaron Treponema sp. A. Dicha especie se detectó en 15 de los 19 participantes con noma y estuvo ausente en muestras de saliva de pacientes sanos. El análisis de datos previamente publicados de niños con noma en Níger confirmó que Treponema sp. A es altamente prevalente en casos de noma pero extremadamente rara en los pacientes sanos.
Las bacterias del género Treponema se detectaron en las primeras etapas de la enfermedad, lo que sugiere que pueden desempeñar un papel clave en el desencadenamiento de la progresión de la gingivitis a la noma. Sin embargo, los investigadores aún no saben si esta especie coloniza una herida de noma o si es la causa de dicha herida. Se requerirán estudios más exhaustivos para confirmar esta asociación y aclarar si refleja un papel causal y/o si actúa como marcador de la enfermedad.
Resistencia antimicrobiana
El análisis de determinantes de resistencia antimicrobiana reveló niveles preocupantes de resistencia a antibióticos comúnmente utilizados en el tratamiento de la noma, particularmente β-lactámicos y metronidazol, especialmente entre Prevotella spp. El tratamiento actual con antibióticos de amplio espectro conlleva el riesgo de aumentar la resistencia antimicrobiana; un tratamiento específico dirigido a una bacteria concreta podría reducir esa amenaza.
Diagnóstico
El diagnóstico de la noma se basa en los síntomas clínicos que son distintos según la fase de la enfermedad. Actualmente no existe ninguna prueba diagnóstica que pueda practicarse en el lugar de consulta. La OMS clasifica la noma en cinco fases clínicas: fase 0, gingivitis; fase 1, gingivitis necrosante aguda; fase 2, edema; fase 3, gangrena; fase 4, cicatrización; y fase 5, secuelas.
La mayoría de los casos se diagnostican demasiado tarde, cuando ya se ha producido un daño tisular grave. La detección precoz es un factor crucial, ya que el tratamiento es más eficaz en las primeras etapas de la enfermedad.
Los nuevos hallazgos abren la puerta al desarrollo de herramientas de diagnóstico que podrían detectar la noma en sus etapas más tempranas, antes de que se produzcan daños graves en los tejidos. Se espera que en el futuro una prueba para niños con gingivitis que revele la presencia de Treponema sp. A pueda evitar la progresión de la enfermedad.
Tratamiento
Las etapas iniciales de la noma pueden tratarse con antibióticos de amplio espectro, acompañados de mejoras en la higiene bucodental, enjuagues bucales desinfectantes y suplementos nutricionales. Al inicio de la enfermedad el tratamiento puede favorecer la adecuada cicatrización de las lesiones y evitar secuelas duraderas. Las etapas avanzadas requieren varias cirugías reconstructivas complejas.
Sin tratamiento, la noma es mortal en hasta el 90% de los casos. Los supervivientes padecen desfiguración facial grave, dificultades para respirar, deglutir y hablar, deficiencias visuales y estigmatización social.
La disminución de bacterias beneficiosas observada en pacientes con noma plantea la posibilidad de una intervención preventiva potencial con probióticos.

Prevención y lagunas de conocimiento
La prevención se centra en la mejora nutricional, la vacunación, el tratamiento precoz de las infecciones bucales, la mejora de la higiene y la reducción de la pobreza, además de capacitar a los trabajadores sanitarios para que reconozcan las lesiones en sus primeras etapas.
Persisten importantes lagunas en cuanto a la causa, la verdadera carga global y el tratamiento óptimo. Se necesitan medidas de prevención en comunidades de alto riesgo y estudios clínicos y epidemiológicos bien diseñados.
El equipo investigador está llevando a cabo un estudio más amplio que utilizará muestras de más pacientes con noma e individuos sanos en las mismas comunidades, en varios países, con el objetivo de esclarecer el papel causal de Treponema sp. A y sentar las bases para nuevos métodos de diagnóstico, terapias dirigidas y estrategias preventivas en entornos endémicos.

Implicaciones prácticas
La identificación de Treponema sp. A como posible marcador microbiológico abre la vía al desarrollo de pruebas diagnósticas en punto de atención, inexistentes hasta ahora, que permitirían detectar la enfermedad antes de que se produzcan daños tisulares irreversibles. La detección de resistencia a β-lactámicos y metronidazol en las bacterias asociadas a la noma obliga a revisar los protocolos terapéuticos actuales basados en antibióticos de amplio espectro, que además incrementan el riesgo de resistencia antimicrobiana. La disminución de bacterias beneficiosas en pacientes con noma plantea la posibilidad de intervenciones preventivas con probióticos.
Acciones clave
- Intervenir sobre los factores de riesgo: la mejora nutricional, la vacunación frente a sarampión y malaria, el tratamiento precoz de infecciones bucales y la promoción de higiene oral pueden evitar desencadenar la progresión de gingivitis a noma.
- Revisar los esquemas antibióticos de primera línea en entornos endémicos: la detección de resistencia a β-lactámicos y metronidazol en bacterias asociadas al noma, especialmente Prevotella spp., exige evaluar la eficacia real de los tratamientos actuales y avanzar hacia terapias dirigidas.
- Capacitar a trabajadores sanitarios comunitarios para reconocer la gingivitis necrotizante aguda: la enfermedad es tratable sin secuelas si se detecta en fase 0 o 1; la mayoría de los casos se diagnostican en fase gangrenosa, cuando el daño es irreversible y la cirugía reconstructiva, inevitable.
Si quieres saber más sobre enfermedades tropicales desatendidas no te pierdas los post sobre la cisticercosis y sobre la enfermedad de Chagas
Referencias
- Adolph, H., Yugueros, P., & Woods, J. (1996). Noma: a review.. Annals of plastic surgery, 37 6, 657-68 . https://doi.org/10.1097/00000637-199612000-00017.
- Ashok, N., Tarakji, B., Darwish, S., Rodrigues, J., & Altamimi, M. (2015). A Review on Noma: A Recent Update. Global Journal of Health Science, 8, 53 – 59. https://doi.org/10.5539/gjhs.v8n4p53.
- Baratti-Mayer, D., Pittet, B., Montandon, D., Bolívar, I., Bornand, J., Hugonnet, S., Jaquinet, A., Schrenzel, J., & Pittet, D. (2003). Noma: an «infectious» disease of unknown aetiology.. The Lancet. Infectious diseases, 3 7, 419-31 . https://doi.org/10.1016/s1473-3099(03)00670-4.
- Braimah, R., Butali, A., Mossey, P., Wendy, T., Taiwo, A., Coker, M., Bala, M., Ibikunle, A., Abdullah, S., & Bello, A. (2023). 1810. Noma (Cancrum oris): World Health Organisation’s latest neglected tropical disease?. Open Forum Infectious Diseases, 10. https://doi.org/10.1093/ofid/ofad500.1639.
- Braimah, R., Adeoye, J., Taiwo, A., Bello, S., Bala, M., Butali, A., Ile-Ogedengbe, B., & Bello, A. (2025). Estimated incidence and clinical presentation of Noma in Northern Nigeria (1999–2024). PLOS Neglected Tropical Diseases, 19. https://doi.org/10.1371/journal.pntd.0012818.
- Enwonwu, C., Falkler, W., & Phillips, R. (2006). Noma (cancrum oris).. Lancet, 368 9530, 147-56 . https://doi.org/10.1016/s0140-6736(06)69004-1.
- Enwonwu, C., Falkler, W., Idigbe, E., & Savage, K. (2008). Noma (cancrum oris): questions and answers.. Oral diseases, 5 2, 144-9 . https://doi.org/10.1111/j.1601-0825.1999.tb00080.x.
- Enwonwu, C., Falkler, W., & Idigbe, E. (2000). Oro-facial gangrene (noma/cancrum oris): pathogenetic mechanisms.. Critical reviews in oral biology and medicine : an official publication of the American Association of Oral Biologists, 11 2, 159-71 . https://doi.org/10.1177/10454411000110020201.
- Farley, E., Mehta, U., Srour, M., & Lenglet, A. (2021). Noma (cancrum oris): A scoping literature review of a neglected disease (1843 to 2021). PLoS Neglected Tropical Diseases, 15. https://doi.org/10.1371/journal.pntd.0009844.
- Farley, E., Amirtharajah, M., & Shaye, D. (2022). Noma, a neglected disease: prevention is better than cure. Current Opinion in Otolaryngology & Head and Neck Surgery, 30, 219 – 225. https://doi.org/10.1097/moo.0000000000000819.
- Feller, L., Khammissa, R., Altini, M., & Lemmer, J. (2019). Noma (cancrum oris): An unresolved global challenge. Periodontology 2000, 80, 189 – 199. https://doi.org/10.1111/prd.12275.
- Feller, L., Altini, M., Chandran, R., Khammissa, R., Masipa, J., Mohamed, A., & Lemmer, J. (2013). Noma (cancrum oris) in the South African context.. Journal of oral pathology & medicine : official publication of the International Association of Oral Pathologists and the American Academy of Oral Pathology, 43 1, 1-6 . https://doi.org/10.1111/jop.12079.
- Figueroa, F., Raylor, A., Perez, M., Glinz, C., Memije, M., & Care, S. (2025). Noma (Cancrum Oris): Report of a Mexican Case. JORDI – Journal of Oral Diagnosis. https://doi.org/10.5327/2525-5711.310.
- Gebretsadik, H., & De Kiev, L. (2022). A retrospective clinical, multi-center cross-sectional study to assess the severity and sequela of Noma/Cancrum oris in Ethiopia. PLoS Neglected Tropical Diseases, 16. https://doi.org/10.1371/journal.pntd.0010372.
- Gezimu, W., Demeke, A., & Duguma, A. (2022). Noma – a neglected disease of malnutrition and poor oral hygiene: A mini-review. SAGE Open Medicine, 10. https://doi.org/10.1177/20503121221098110.
- Maguire, B., Shrestha, R., Dahal, P., Ngu, R., Nizigama, L., Rashan, S., Shrestha, P., Harriss, E., Newton, P., Makino, Y., Varenne, B., & Guerin, P. (2025). Systematic scoping review of the noma evidence landscape: current knowledge and gaps. BMJ Global Health, 10. https://doi.org/10.1136/bmjgh-2024-018023.
- Maguire, B., Shrestha, R., Dahal, P., Ngu, R., Nizigama, L., Rashan, S., Shrestha, P., Harriss, E., Newton, P., Makino, Y., Varenne, B., & Guerin, P. (2025). A systematic review of the noma evidence landscape: current knowledge and gaps. . https://doi.org/10.1101/2025.02.07.24315593.
- Maguire, B., Shrestha, P., Rashan, S., Shrestha, R., Harriss, E., Varenne, B., & Guérin, P. (2023). Protocol for a systematic review of the evidence-based knowledge on the distribution, associated risk factors, the prevention and treatment modalities for noma. Wellcome Open Research. https://doi.org/10.12688/wellcomeopenres.19033.1.
- Masipa, J., Baloyi, A., Khammissa, R., Altini, M., Lemmer, J., & Feller, L. (2013). Noma (Cancrum Oris): A Report of a Case in a Young AIDS Patient with a Review of the Pathogenesis. Head and Neck Pathology, 7, 188-192. https://doi.org/10.1007/s12105-012-0393-0.
- Santos, V., Ferreira, R., Silva, G., Pelissaro, G., Júnior, G., & Gaetti-Jardim, E. (2025). Noma in a Pacient whitout Sistemic Involvement. Research, Society and Development. https://doi.org/10.33448/rsd-v14i1.48022.
- Olaleye M, O’Ferrall AM, Goodman RN, Kabila DW, Peters M, Falq G, et al. (2026) Shotgun metagenomic analysis of the oral microbiomes of children with noma. PLoS Negl Trop Dis 20(3): e0014118. https://doi.org/10.1371/journal.pntd.0014118
- https://lstmed.ac.uk/news/world-first-discovery-of-noma-linked-bacteria-opens-path-to-early-diagnosis-and-prevention/?_gl=11wding7_upMQ.._gaNzM5MTMwOTQwLjE3Nzc0OTQ2NTM._ga_LZF3GEKBBJ*czE3Nzc0OTQ2NTMkbzEkZzEkdDE3Nzc0OTQ2NjYkajQ3JGwwJGgw
- https://www.who.int/news-room/fact-sheets/detail/noma
- https://www.theguardian.com/global-development/2026/apr/25/discovery-children-fatal-disfiguring-disease-noma-unknown-bacteria


